Ангина
Ангина: причины появления, симптомы, диагностика и способы лечения.
Определение
Лимфоидная ткань, или так называемое лимфоэпителиальное глоточное кольцо, расположенное на границе ротовой полости и глотки, служит барьером для микроорганизмов, попадающих с воздухом и пищей, а также участвует в иммунных процессах. Оно состоит из двух небных, носоглоточной, язычной, двух трубных миндалин и скопления лимфоидной ткани на задней стенке глотки и в области боковых валиков. Самыми крупными лимфоидными образованиями глоточного кольца являются небные миндалины, или гланды — именно они играют основную роль в утилизации микроорганизмов, попадающих в организм воздушно-капельным путем. В толще миндалин располагаются округлые плотные скопления лимфоидной ткани – лимфоидные узелки, или фолликулы. Вся толща небных миндалин пронизана ходами – криптами, на свободной поверхности миндалин можно увидеть ямочки, или лакуны, в которые открываются крипты. После 25-30 лет происходит выраженная возрастная инволюция (обратное развитие) лимфоидной ткани и разрастание соединительной.
Ангина – острое инфекционное воспаление лимфоидной ткани различных миндалин глотки — в подавляющем большинстве небных, другие миндалины вовлекаются в воспалительный процесс значительно реже.
В современных медицинских публикациях встречаются два термина, описывающие патологию небных миндалин. В отечественной литературе чаще используются термины ангина и хронический тонзиллит (ХТ), в зарубежной — острый тонзиллофарингит (ОТФ) и хронический тонзиллит.
Причины появления ангины
Различают так называемые первичные ангины, являющиеся самостоятельным заболеванием, и вторичные ангины, когда поражение миндалин – одно из проявлений инфекционного заболевания или заболевания крови.
Причина первичной ангины – вирусная, бактериальная или грибковая инфекция.
Наиболее частыми возбудителями ОТФ являются респираторные вирусы — аденовирус, вирус парагриппа, респираторно-синтициальный вирус, риновирус, вируса Эпштейна-Барр и другие.
Среди бактериальных возбудителей первостепенное значение имеет бета-гемолитический стрептококк группы A (БГСА, или Streptococcus pyogenes). Заражение этим возбудителем чревато риском возникновения осложнений со стороны сердца, почек, суставов. Во избежание развития осложнений инфекция, вызванная БГСА, обязательно должна быть адекватно пролечена. Стрептококки групп C и G, Streptococcus pneumoniae, Mycoplasma pneumonia и Chlamydia pneumonia также могут играть определенную роль в развитии ангины. Часто бывает сложно дифференцировать носительство подобной флоры от ее непосредственного этиологического значения; необходимость проведения антибактериальной терапии в отношении этих возбудителей обсуждается.
Дрожжеподобные грибы Candida albicans в норме пристутствуют в ротоглотке, но в результате снижения иммунитета происходит их чрезмерное размножение, что может вызвать развитие ангины. Грань между нормальным носительством, дисбиозом ротоглотки и кандидозом полости рта весьма размыта. Решение о необходимости терапии должно приниматься индивидуально, в зависимости от клинической ситуации.
Классификация ангины
Первичная ангина – самостоятельное заболевание, причиной которого становятся различные инфекционные агенты. В зависимости от возбудителя инфекции различают стрептококковый, нестрептококковый (или вирусный), грибковый тонзиллит. Это деление является крайне важным, так как определяет тактику лечения болезни.
Вторичные ангины являются проявлением определенных заболеваний:
- инфекционных – дифтерии, скарлатины, кори, брюшного тифа;
- заболеваний системы крови – инфекционного мононуклеоза, агранулоцитоза, лейкоза.
В зависимости от характера и глубины поражения миндалин различают следующие виды ангины:
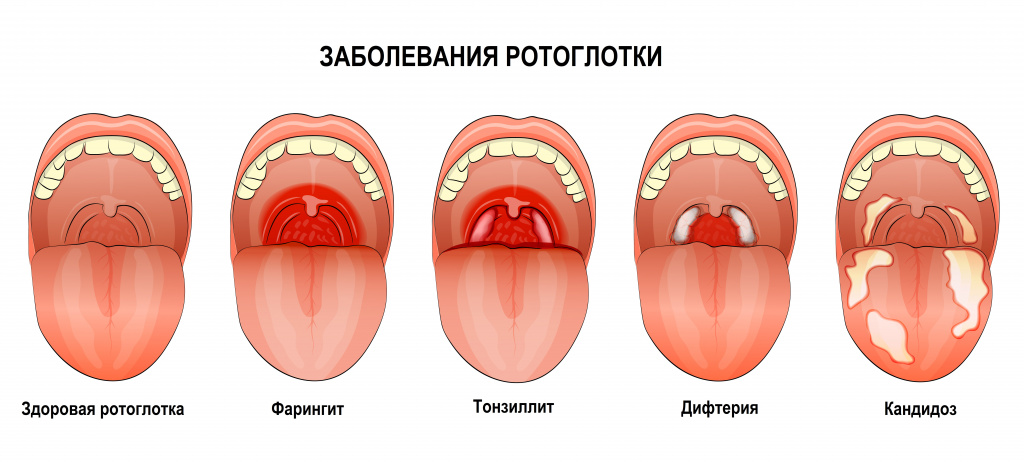
- катаральная – гиперемия (покраснение) миндалин, отечность небных дужек;
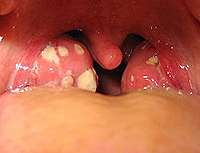
- фолликулярная – увеличение, отечность небных миндалин, желтовато-белые образования размером с булавочную головку (нагноившиеся фолликулы) на поверхности миндалин – картина «звездного неба»;
- лакунарная – желтовато-белое содержимое лакун образует на поверхности миндалин рыхлый налет в виде мелких очагов или пленки, не выходящий за пределы миндалин;
Симптомы ангины
Основной жалобой при ангине является боль в горле, усиливающаяся во время глотания. В случае неосложненного течения, как правило, поражены обе миндалины, поэтому боль имеет симметричный характер.
При выраженном воспалении возможна иррадиация боли в ухо, особенно в момент глотания. Часто интенсивность боли так велика, что пациент не может проглотить твердую пищу и вынужден только пить.
Для ангины характерно повышение температуры тела, ухудшение общего состояния из-за слабости, потливость, отсутствие аппетита и другие проявления интоксикации.
Диагностика ангины
Диагноз устанавливается на основании жалоб и данных осмотра пациента.
К локальным проявлениям ангины относятся:
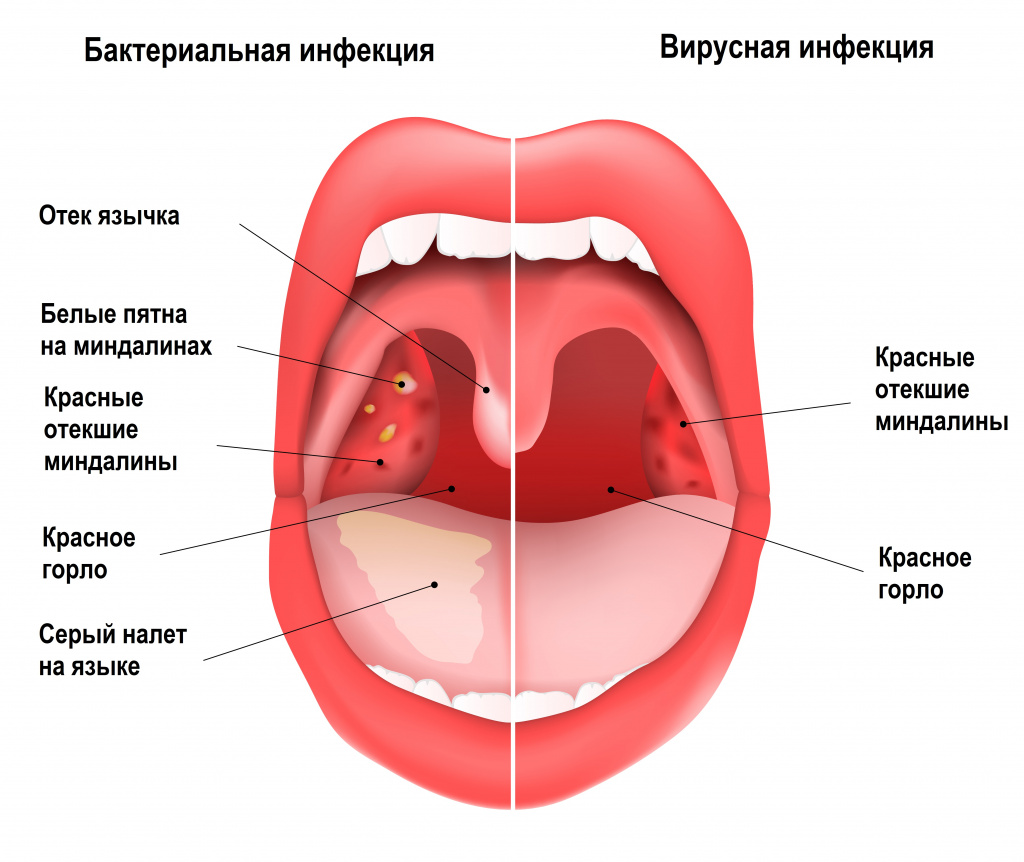
- покраснение и отек небных миндалин, небных дужек, задней стенки глотки (реже — мягкого неба и язычка);
- налет на небных миндалинах (реже — на задней стенке глотки);
- увеличение, уплотнение, болезненность шейных лимфоузлов;
- мелкие кровоизлияния на мягком небе и язычке (симптом, который на ранних сроках болезни с большой долей вероятности указывает на стрептококковую этиологию ангины).
Для назначения адекватной терапии рекомендовано проводить дифференциальную диагностику между стрептококковой и вирусной ангиной.
С этой целью назначают клинический анализ крови, С-реактивный белок (СРБ), прокальцитонин.
№ 1515 Клинический анализ крови
B03.016.003 (Номенклатура МЗ РФ, Приказ №804н) Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исс.
Ангина
Ангина — это инфекционно–аллергический процесс, локальные изменения при котором затрагивают глоточное лимфоидное кольцо, чаще всего небные миндалины. Течение ангины характеризуется повышением температуры тела, общеинтоксикационным синдромом, болью в горле при глотании, увеличением и болезненностью шейных лимфоузлов. При осмотре выявляется гиперемия и гипертрофия миндалин и небных дужек, иногда – гнойный налет. Ангина диагностируется отоларингологом на основании данных фарингоскопии и бактериологического посева из зева. При ангине показано местное лечение (полоскание горла, промывание лакун, обработка миндалин препаратами), антибиотикотерапия, физиотерапия.
МКБ-10
J02 Острый фарингит
- Причины ангины
- Патогенез
- Классификация
- Симптомы ангины
- Простая ангина
- Кандидозная (грибковая) ангина
- Ангина Симановского-Плаута-Венсана
Общие сведения
Ангина – группа острых инфекционных заболеваний, которые сопровождаются воспалением одной или нескольких миндалин глоточного кольца. Как правило, поражаются нёбные миндалины. Реже воспаление развивается в носоглоточной, гортанной или язычной миндалинах. По распространенности ангина находится на втором месте после ОРВИ. Чаще развивается весной и осенью. Поражает преимущественно детей и взрослых в возрасте до 35 лет.

Причины ангины
Возбудители болезни проникают в ткань миндалин извне (экзогенное инфицирование) или изнутри (эндогенное инфицирование). От человека человеку ангина передается воздушно-капельным или алиментарным (пищевым) путем. При эндогенном инфицировании микробы попадают в миндалины из кариозных зубов, придаточных пазух (при синуситах) или носовой полости. При ослаблении иммунитета ангина может вызываться бактериями и вирусами, которые постоянно присутствуют на слизистой рта и глотки.
Около 85% всех первичных ангин вызвано ß-гемолитическим стрептококком группы А. В остальных случаях в качестве возбудителя выступает пневмококк, золотистый стафилококк или смешанная флора. Обычно передается воздушно-капельным путем. Вероятность возникновения ангины увеличивается при общем и местном переохлаждении, снижении иммунитета, гиповитаминозах, нарушениях носового дыхания, повышенной сухости воздуха, после перенесенного ОРВИ.
Патогенез
Общие симптомы ангины обусловлены проникновением в кровь продуктов жизнедеятельности микробов. Микробные токсины могут стать причиной токсического поражения сердечно-сосудистой и нервной системы, спровоцировать развитие гломерулонефрита и ревматизма. Риск возникновения осложнений увеличивается при частых рецидивах стрептококковой ангины.
Классификация
- Первичная ангина (другие названия – банальная, простая или обычная ангина). Острое воспалительное заболевание бактериальной природы. Характерны признаки общей инфекции и симптомы поражения лимфоидной ткани глоточного кольца.
- Вторичная ангина (симптоматическая ангина). Является одним из проявлений другого заболевания. Поражением миндалин могут сопровождаться некоторые острые инфекционные болезни (инфекционный мононуклеоз, дифтерия, скарлатина), заболевания системы крови (лейкоз, алиментарно-токсическая алейкия, агранулоцитоз).
- Специфическая ангина. Заболевание вызывается специфическим инфекционным агентом (грибки, спирохета и т. д.).
В зависимости от глубины и характера поражения лимфоидной ткани глоточного кольца выделяют катаральную, лакунарную, фолликулярную и некротическую первичную ангину, в зависимости от степени тяжести – легкую, средней степени тяжести и тяжелую форму ангины.
Симптомы ангины
Простая ангина
Продолжительность инкубационного периода колеблется от 12 часов до 3 суток. Характерно острое начало с гипертермией, ознобами, болями при глотании, увеличением лимфатических узлов.
При катаральной ангине наблюдается субфебрилитет, умеренная общая интоксикация, неярко выраженные признаки воспаления по анализам крови. При фарингоскопии выявляется разлитая яркая гиперемия задней стенки глотки, твердого и мягкого нёба. Катаральная ангина продолжается в течение 1-2 суток. Исходом может быть выздоровление или переход в другую форму ангины (фолликулярную или катаральную).
Для фолликулярной и лакунарной ангины характерна более выраженная интоксикация. Пациенты предъявляют жалобы на головную боль, общую слабость, боли в суставах, мышцах и области сердца. Отмечается гипертермия до 39-40С. Для некротической ангины характерна выраженная интоксикация. Наблюдается стойкая лихорадка, спутанность сознания, повторная рвота.
Кандидозная (грибковая) ангина
Вызывается дрожжеподобными грибами рода Candida albicans. В последние годы наблюдается рост числа случаев кандидозной ангины, обусловленный широким применением глюкокортикоидов и антибиотиков. Грибковая ангина, как правило, развивается на фоне другого заболевания после длительных курсов антибиотикотерапии.
Общая симптоматика не выражена или выражена слабо. При фарингоскопическом исследовании выявляются точечные белые или желтоватые наложения на миндалинах, иногда распространяющиеся на слизистую оболочку щек и языка. Налет легко снимается.
Ангина Симановского-Плаута-Венсана
Язвенно-пленчатая ангина развивается при хронических интоксикациях, истощении, гиповитаминозах, иммунодефицитах. Вызывается представителями сапрофитной флоры полости рта – находящимися в симбиозе спирохетой Венсана и палочкой Плаута-Венсана.
Общая симптоматика не выражена или выражена слабо. Обычно поражается одна миндалина. На ее поверхности образуются поверхностные язвы, покрытые серо-зеленым налетом с гнилостным запахом. При удалении налета миндалина кровоточит. После отторжения некротизированного участка образуется глубокая язва, которая в последующем заживает без образования дефекта.
Осложнения
Ранние осложнения ангины (отит, лимфаденит регионарных лимфатических узлов, синуситы, паратонзиллярный абсцесс, перитонзиллит) возникают во время болезни при распространении воспаления на близко расположенные органы и ткани. Поздние осложнения ангины инфекционно-аллергического генеза (гломерулонефрит, ревмокардит, суставной ревматизм) развиваются через 3-4 недели после начала заболевания.
Диагностика
Диагноз основывается на симптомах заболевания и данных фарингоскопии:
- При фарингоскопическом осмотре пациента с лакунарной ангиной выявляется выраженная гиперемия, расширение лакун, отек и инфильтрация миндалин. Гнойный налет распространяется за пределы лакун и образует рыхлый налет на поверхности миндалины. Налет имеет вид пленки или отдельных мелких очагов, не распространяется за пределы миндалины, легко удаляется. При удалении налета ткань миндалины не кровоточит.
- При фолликулярной ангине на фарингоскопии выявляется гипертрофия и выраженный отек миндалин, так называемая картина «звездного неба» (множественные бело-желтые нагноившиеся фолликулы). При самопроизвольном вскрытии фолликул образуется гнойный налет, который не распространяется за пределы миндалины.
- При некротической ангиневиден плотный серый или зеленовато-желтый налет с неровной, тусклой, изрытой поверхностью. При удалении налета ткань миндалины кровоточит. После отторжения участков некроза остаются дефекты ткани неправильной формы диаметром 1-2 см. Возможно распространение некроза за пределы миндалины на заднюю стенку глотки, язычок и дужки.
В общем анализе крови определяется лейкоцитоз со сдвигом влево, нейтрофилез, СОЭ увеличивается до 40-50 мм/ч. Для подтверждения природы инфекционного агента выполняется бактериологическое исследование слизи с миндалин и серологическое исследование крови. Диагноз грибковой ангины подтверждается результатами микологического исследования, язвенно-пленчатой ангины — микробиологического посева.
Лечение ангины
Лечение, как правило, амбулаторное. При тяжелой форме ангины показана госпитализация. Пациентам назначают щадящую диету, обильное питье, антибактериальные препараты (цефалоспорины, макролиды, сульфаниламиды). Курс лечения составляет 5-7 дней. Местно применяют орошение миндалин хлоргексидином, полоскания отварами трав и растворами антисептиков.
Лечение кандидозной ангины заключается в отмене антибиотиков, назначении антигрибковых препаратов, общеукрепляющей терапии, промывании миндалин. При ангине Симановского-Плаута-Венсана проводится общеукрепляющая терапия. Пораженные участки смазывают раствором борной кислоты или метиленового синего, назначают полоскания слабым раствором перманганата калия и перекиси водорода. При глубоких некрозах и длительном течении показана антибиотикотерапия.
Литература
1. Ангины/ М.Т. Галченко, М.В. Субботин. — 2009.2. Ангины: диагностика и лечение/ Н.Л. Кунельская, А.Б. Туровский, Ю.С. Кудрявцева// Лечебное дело. — 2010. — №3.
Тонзиллит
Тонзиллит: причины появления, симптомы, диагностика и способы лечения.
Определение
Тонзиллит – инфекционное заболевание, которое проявляется местным воспалением одной или нескольких миндалин глотки, чаще небных. Является самым распространенным инфекционным заболеванием в мире, а боль в горле, в свою очередь, – самой частой жалобой при обращении за медицинской помощью.Небные миндалины выполняют защитную функцию, участвуют в образовании местного и общего иммунитета.
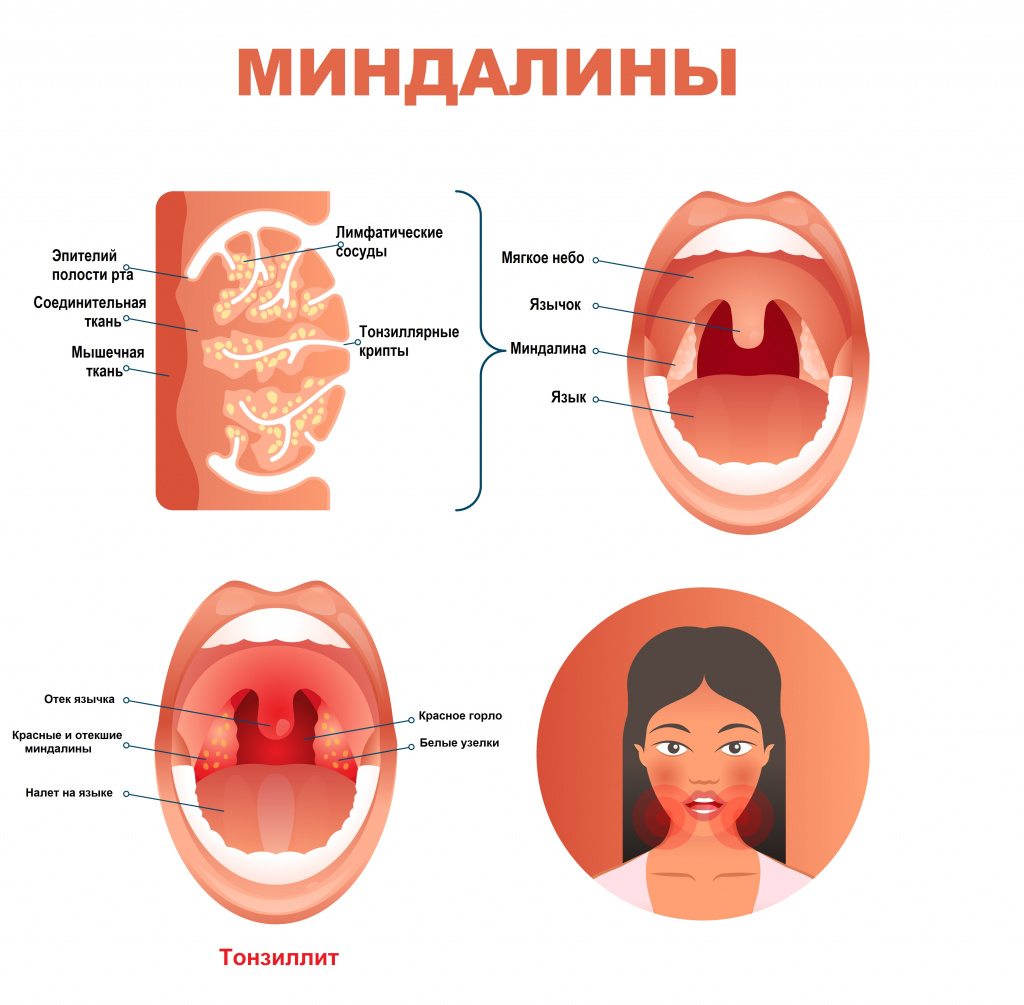
Причины появления тонзиллита
Причиной тонзиллитов являются вирусы и бактерии. Заражение происходит воздушно-капельным или контактно-бытовым путем. Нередко причиной тонзиллита становится инфекция ротовой полости (кариозные зубы и др.) и околоносовых пазух.Среди вирусов, вызывающих тонзиллит, первостепенную роль играют аденовирус, вирус парагриппа, риновирус, респираторно-синтициальный вирус, вирус Эпштейна–Барр, энтеровирус Коксаки В.
Основным бактериальным возбудителем является бета-гемолитический стрептококк группы А, из-за него и стали называть тонзиллит «ангиной».
Не исключено воздействие других микроорганизмов: микоплазм, хламидий, спирохет (в этом случае заболевание носит название ангины Симановского–Плаута–Венсана).
Дифтерийная палочка (Corynebacterium diphtheriae) вызывает дифтерию – опасную инфекцию, которая протекает с воспалением глотки и миндалин.
Реже причиной воспаления миндалин становятся грибки.
По утверждению ученых, у детей до трех лет чаще возникает вирусный тонзиллит, а до двух лет роль стрептококка в развитии тонзиллита практически исключена, равно как и у людей старше 45 лет.
Классификация заболевания
Тонзиллит протекает остро или хронически.Острый тонзиллит – это первичное воспаление, когда местом возникновения и протекания заболевания являются миндалины.
Вторичное острое воспаление возникает на фоне инфекционных заболеваний, таких как дифтерия, корь, скарлатина и т.д., а также онкологических заболеваний крови (например, лейкозов) или патологических состояний, сопровождающихся снижением количества клеток крови, отвечающих за борьбу с бактериями и вирусами (например, агранулоцитоз).
Хронический неспецифический тонзиллит может протекать контролируемо с малым числом обострений, то есть в компенсированной форме, или с частыми обострениями и развитием токсико-аллергических реакций – в декомпенсированной форме. Хронический тонзиллит вызывают различные бактерии и вирусы. Только в 30% случаев у детей и в 15% случаев у взрослых обнаруживают b-гемолитический стрептококк группы А.
Хронический специфический тонзиллит встречается на фоне туберкулеза, сифилиса и некоторых других заболеваний.
Симптомы тонзиллита
Инкубационный период (время от попадания возбудителя в организм до развития клинических проявлений) полностью зависит от свойств вируса или бактерии, а также состояния иммунитета человека. При заражении стрептококком он длится максимум пять дней, но чаще заболевание развивается в течение нескольких часов.Общим для всех видов острых тонзиллитов является:
- боль в горле, усиливающаяся при глотании, иногда такой интенсивности, что приводит к отказу от еды;
- повышение температуры тела вплоть до 38–40°С;
- увеличение шейных лимфатических узлов;
- симптомы интоксикации – чувство недомогания, разбитость, слабость.
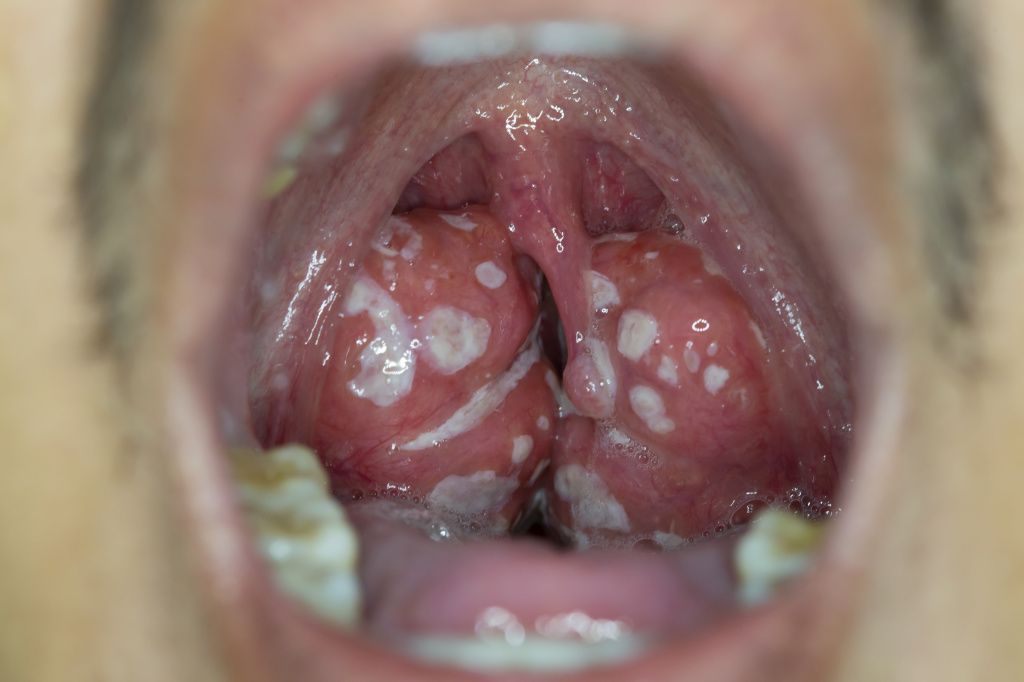
Следует обращать внимание на сопутствующие симптомы: воспаление конъюнктивы глаз, насморк, кашель, увеличение печени и селезенки, других групп лимфоузлов и т.д.
Хронический тонзиллит может давать о себе знать периодическим воспалением миндалин (не стоит путать обострение хронического тонзиллита с острым тонзиллитом) и общей реакцией организма на постоянное нахождение микробного агента в виде токсических и аллергических процессов. В течение болезни миндалины замещаются соединительной тканью. Часто миндалины наполнены жидким гноем или гнойными пробками, они могут быть немного увеличены и разрыхлены. Небные дужки (валики вокруг миндалин) отечные, красные. Немного увеличены шейные лимфатические узлы. Токсико- аллергические явления выражаются периодическим подъемом температуры тела чуть выше 37°С, повышенной утомляемостью, пониженной трудоспособностью, могут возникнуть боли в суставах, нарушения сердечного ритма, боли в сердце, нарушения в работе почек.
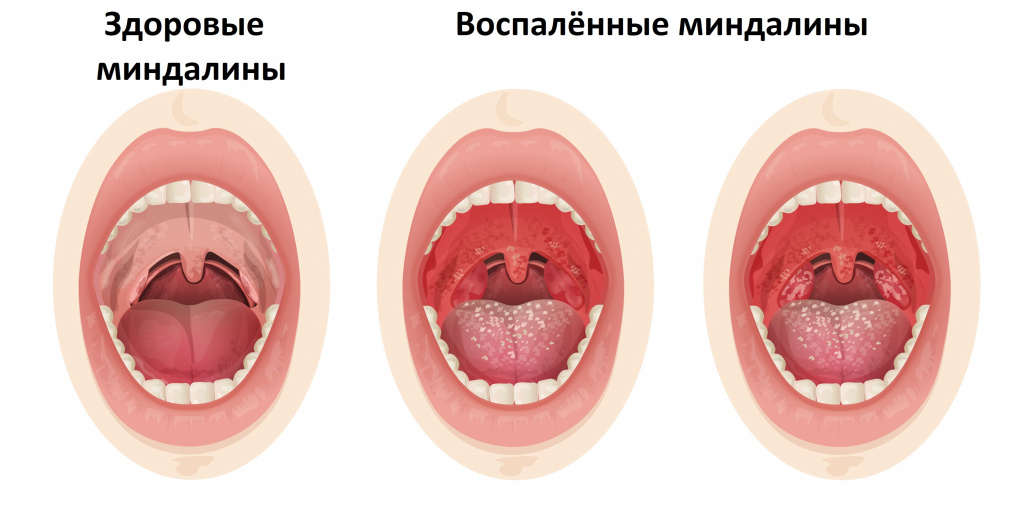
Диагностика тонзиллита
Диагностика тонзиллита не представляет трудностей и основывается на опросе и осмотре пациента. Сложнее разобраться, какой возбудитель вызвал заболевание. На этом этапе с помощью лабораторных исследований важно подтвердить или исключить наличие b-гемолитического стрептококка группы А. С этой целью исследуют клиническую кровь и мочу; проводят бактериологическое исследование мазка с небных миндали и задней стенки глотки до начала лечения и приема местных препаратов; выполняют посев на b-гемолитический стрептококк группы А, а также экспресс-тест для определения стрептококка группы А.№ 1515 Клинический анализ крови
B03.016.003 (Номенклатура МЗ РФ, Приказ №804н) Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исс.
При подготовке материала использовались источники:
https://www.invitro.ru/moscow/library/bolezni/27213/
https://www.krasotaimedicina.ru/diseases/zabolevanija_lor/angina
https://www.invitro.ru/moscow/library/bolezni/26333/